- Startseite
- Forschung
- Arbeitsgruppen & Labore
- AG Augenprothetik
AG Augenprothetik
Der Verlust eines Auges ist für betroffene Patientinnen und Patienten ein lebensveränderndes Ereignis, das sowohl eine enorme physische als auch eine große psychologische und emotionale Belastungssituation darstellt. Vor diesem Hintergrund erscheint eine komplikationsarme und schnelle Rehabilitation dieser Patienten umso wichtiger. Die Basis der Rehabilitation bildet dabei die Anpassung einer optisch ansprechenden, maßgefertigten Augenprothese.
Übergeordnete Zielsetzung dieser Arbeitsgruppe ist es, das interdisziplinäre und integrative Versorgungskonzept durch Ophthalmologen, ophthalmo-plastische Chirurgen, Ocularisten, Psychologen, Psychoonkologen, Therapeuten und Onkologen für diese Patienten zu optimieren. Die AG Augenprothetik schlägt dabei eine Brücke zwischen klinischer und laborexperimenteller Forschung und ermöglicht so translationale Forschungsprojekte.
Wissenschaftlicher Fokus
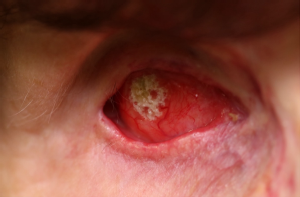
Nach einer Exstirpation eines Auges entsteht der sogenannte Augensocket in der Orbita, der komplett mit Bindehaut ausgekleidet ist. In der höchstrangig publizierten Veröffentlichung Dry anophthalmic socket syndrome - Standardized clinical evaluation of symptoms and signs (Ocular Surface 2020; Impact Factor 12.3) konnte unsere Arbeitsgruppe nun ein neues Krankheitsbild, das sogenannte Dry anophthalmic socket syndrome (DASS) weltweit als erstes beschreiben und auch Diagnostikkriterien definieren.
Das DASS ist dabei eine Erkrankung der anophthalmischen Socketoberfläche, die durch einen Verlust der Tränenfilmhomöostase gekennzeichnet ist und von Socketdiskomfort begleitet wird. Zudem spielen die Instabilität des Tränenfilms, Entzündungen und Schäden der Augenoberfläche sowie Augenlid- und neurosensorische Anomalien eine signifikante ätiologische Rolle.
Unsere Arbeitsgruppe untersucht aktuell die molekularen Mechanismen des DASS mit dem Fokus auf die immunologische Regulation. Getreu unserem Motto „From bench to beside and back“ sollen diese Erkenntnisse die Basis für die Entwicklung einer evidenzbasierten Therapie für das DASS legen.
Nach dem Verlust eines Auges ist für die Patienten ihr Erscheinungsbild mit der Augenprothese sehr wichtig, insbesondere mit dem Hinblick auf die soziale Reintegration. Der Verlust eines Auges allein kann schon zu Depressionen, Angst, Stress, sozialen Problemen und einer insgesamt reduzierten Lebensqualität führen. Ein subjektiv schlecht empfundenes Aussehen mit der Prothese kann diese Probleme noch zusätzlich verstärken.
Im Laufe der Jahre entwickeln viele Augenprothesenträger ein sogenanntes Postenukleationssocketsyndrom (PESS) als Langzeitkomplikation. Das PESS ist ein Symptomenkomplex mit variabler Ausprägung, welcher unter anderem verschiedene Lidkonturveränderungen oder einen Enophthalmus beinhalten kann und so das optische Erscheinungsbild der Patienten negativ beeinflusst.
Unsere Arbeitsgruppe beschäftigt sich einerseits mit den Entstehungsmechanismen und dem klinischen Verlauf des PESS. Hierzu setzt die Arbeitsgruppe auf moderne bildgebende Verfahren wie das 3D-Imaging. Zudem untersucht unsere AG konservative Strategien zur Vermeidung des PESS. Ein weiteres Ziel ist die Weiterentwicklung plastisch-rekonstruktiver Methoden, um dieses multifaktorielle Syndrom optimal zu therapieren.
In Deutschland werden Augenprothesen in der Regel aus Kryolithglas hergestellt. Dieses spezielle, hydrophile Glas zeichnet sich durch eine sehr glatte und harte Oberfläche mit einer hervorragenden Biokompatibilität aus.
Weltweit gesehen sind die meisten Augenprothesen jedoch aus Polymethylmethacrylat (PMMA; umgangssprachlich Plastik). PMMA hat den Vorteil, nicht so zerbrechlich wie Glas zu sein, zeigt jedoch eine schlechtere Verträglichkeit durch vermehrte allergische und chemisch-toxische Reaktionen. Zudem ist die Oberfläche rauer und kann so den Tragekomfort reduzieren.
Unabhängig vom Material rauen die Oberflächen der Prothesen mit der Zeit durch das Tragen langsam auf, da die Prothesen mechanischen Einflüssen und hydrolytischen Oberflächenveränderungen durch den Tränenfilm unterliegen.
Unsere Arbeitsgruppe vergleicht als erste weltweit die Eigenschaften der verschiedenen Prothesenmaterialien, deren Haltbarkeit und Verträglichkeit und untersucht erstmals den genauen Verschleiß der Prothesenoberfläche.
Der Verlust eines Auges stellt für die betroffenen Patientinnen und Patienten eine große psychologische und emotionale Belastungssituation dar und kann zu Depressionen, Ängsten, Stress, sozialen Problemen und einer insgesamt reduzierten Lebensqualität führen. Neben der funktionellen Behinderung und dem kosmetischen Aspekt spielen für diese Patienten Probleme bei der sozialen Interaktion und bei der Reintegration in den Alltag eine große Rolle.
Zu all diesen Sorgen und Problemen kommt gegebenenfalls noch die Diagnose eines potentiell lebensbedrohlichen malignen Tumors hinzu. Vor diesem Hintergrund benötigen Augenprothesenträger nicht nur eine rein augenprothetische Versorgung, wie dies in Deutschland aktuell Standard ist, sondern müssen durch ein multiprofessionelles Team, das auch Psychologen, Psychoonkologen und Sporttherapeuten beinhaltet, in einem integrativen Gesamtkonzept betreut werden.
Ziele unserer Arbeitsgruppe sind daher den genauen Versorgungsbedarf dieser Patientinnen und Patienten zu ermitteln, Versorgungslücken aufzudecken und neue integrative Versorgungskonzepte zu entwickeln und zu etablieren. Als translationaler Schritt ist durch die Ergebnisse unserer Forschung die erste augenprothetische Spezialsprechstunde in Deutschland entstanden.
Die plötzliche Exstirpation eines Auges führt neben psychologischen und kosmetischen Problemen auch zu körperlichen bzw. funktionellen Einschränkungen. Die Patientinnen und Patienten leiden in der Regel unter Gleichgewichtsstörungen, Koordinationsproblemen, Gesichtsfeldeinschränkungen und dem Verlust des dreidimensionalen Sehens.
Zwar entwickeln die meisten Patienten einige Kompensationsmechanismen, jedoch dauert dies meist sehr lange. Zudem können gewisse Mechanismen zu Fehlhaltungen führen. Vor diesem Hintergrund sollten AugenprothesenträgerInnen auch durch Sport-, Physio- und Ergotherapeuten in einem integrativen Gesamtkonzept betreut werden. Jedoch gibt es dazu aktuell in Deutschland kein Versorgungskonzept.
Ziel unsere Arbeitsgruppe ist daher die genauen Kompensationsmechanismen zu analysieren und auf der Basis dieser Erkenntnisse ein bedarfsgerechtes Therapiekonzept zu entwickeln, um die Adaption und Kompensation zu optimieren. So sollen potentielle Folgeschäden verhindert und gleichzeitig eine schnellere und bessere Reintegration in den Alltag ermöglicht werden.
Weitere Informationen
- Rokohl AC, Trester M, Naderi P, Loreck N, Zwingelberg S, Bucher F, Pine KR, Heindl LM (2021) Dry anophthalmic socket syndrome - morphological alterations in meibomian glands. Eye (Lond). DOI 10.1038/s41433-021-01426-z
- Rokohl AC, Trester M, Guo Y, Adler W, Jaeger VK, Loreck N, Mor JM, Pine KR, Heindl LM (2020) Dry anophthalmic socket syndrome - Standardized clinical evaluation of symptoms and signs. Ocul Surf 18: 453-459 DOI 10.1016/j.jtos.2020.05.001
- Heindl LM, Trester M, Guo Y, Zwiener F, Sadat N, Pine NS, Pine KR, Traweger A, Rokohl AC (2020) Anxiety and depression in patients wearing prosthetic eyes. Graefes Arch Clin Exp Ophthalmol DOI 10.1007/s00417-020-04908-0
- Rokohl AC, Trester M, Pine KR, Heindl LM (2020) Prevention of Socket Complications in Anophthalmic Patients. Curr Eye Res: 1-2 DOI 10.1080/02713683.2020.1770294
- Rokohl AC, Trester M, Hinkelbein J, Heindl LM (2020) [Implosion of prosthetic eyes-Significance of type and material]. Ophthalmologe DOI 10.1007/s00347-020-01204-4
- Rokohl AC, Trester M, Guo Y, Mor JM, Loreck N, Koch, KR, Heindl, LM (2020) Ästhetische Rehabilitation bei Anophthalmus. Ästhet Chir 13, 14–17 DOI 10.1007/s12631-019-00207-8
- Rokohl AC, Trester M, Pine KR, Heindl LM (2019) Risk of breakage of cryolite glass prosthetic eyes. Graefes Arch Clin Exp Ophthalmol 257: 437-438 DOI 10.1007/s00417-018-4155-x
- Rokohl AC, Trester M, Mor JM, Loreck N, Koch KR, Heindl LM (2019) Customizing a Cryolite Glass Prosthetic Eye. J Vis Exp DOI 10.3791/60016
- Rokohl AC, Adler W, Koch KR, Mor JM, Jia R, Trester M, Pine NS, Pine KR, Heindl LM (2019) Cryolite glass prosthetic eyes - the response of the anophthalmic socket. Graefes Arch Clin Exp Ophthalmol 257: 2015-2023 DOI 10.1007/s00417-019-04395-y
- Rokohl AC, Mor JM, Trester M, Koch KR, Heindl LM (2019) [Rehabilitation of Anophthalmic Patients with Prosthetic Eyes in Germany Today - Supply Possibilities, Daily Use, Complications and Psychological Aspects]. Klin Monbl Augenheilkd 236: 54-62 DOI 10.1055/a-0764-4974
- Rokohl AC, Trester M; Mor JM, Lorec N, Koch KR, Heindl LM (2019) Augenprothetische Versorgung – alles nur reine Kosmetik und nur eine Sache der Okularisten? Concept Ophthalmologie
- Rokohl AC, Koch KR, Adler W, Trester M, Trester W, Pine NS, Pine KR, Heindl LM (2018) Concerns of anophthalmic patients - a comparison between cryolite glass and polymethyl methacrylate prosthetic eye wearers. Graefes Arch Clin Exp Ophthalmol 256: 1203-1208 DOI 10.1007/s00417-018-3942-8
- Rokohl AC, Koch KR, Trester M, Trester W, Pine KR, Heindl LM (2018) Concerns of Anophthalmic Patients Wearing Cryolite Glass Prosthetic Eyes. Ophthalmic Plast Reconstr Surg 34: 369-374 DOI 10.1097/IOP.0000000000001021
- Rokohl AC, Koch KR, Trester M, Heindl LM (2018) [Cryolite glass ocular prostheses and coralline hydroxyapatite implants for eye replacement following enucleation]. Ophthalmologe 115: 793-794 DOI 10.1007/s00347-018-0726-9
- Köln Fortune, Medizinische Fakultät, Universität zu Köln
- Cologne Clinician Scientist Programm (CCSP), Medizinische Fakultät, Universität zu Köln
- Deutsche Forschungsgemeinschaft (DFG)
- Bundesverband der Augenärzte Deutschland e.V.
- Deutsche Ophthalmologische Gesellschaft (DOG)
- Medizinisches Zentrum für Augenprothetik
- Dr. Keith Pine, BSc, MBA, PhD, MIMPT – School of Optometry and Vision Science, University of Auckland, Auckland, Neuseeland
- Nicola Pine, BSc (Hons), DClinPsych – Auckland District Health Board, Auckland, Neuseeland
- Dr. med. Yongwei Guo – Eye Center, Second Affiliated Hospital, School of Medicine, Zhejiang University, Hangzhou, China
- Priv.-Doz. Dr. Nicole Skoetz – Arbeitsgruppe für evidenzbasierte Onkologie, Klinik für Innere Medizin 1, Uniklinik Köln, Köln, Deutschland
- Priv.-Doz. Dr. Sportwiss. Freerk Baumann – AG Onkologische Bewegungsmedizin, Klinik für Innere Medizin 1, Uniklinik Köln, Köln, Deutschland
- MUDr. Adam Kopecky – Klinik für Augenheilkunde, Universitätskrankenhaus Ostrava, Ostrava, Tschechische Republik.
- Centrum für Integrierte Onkologie (CIO) Köln, Deutschland
- Eye Cancer and Oculoplastics Center (ECOC) Cologne, Uniklinik Köln, Köln, Deutschland.
2022 Priv.-Doz. Dr. med. Alexander C. Rokohl – Brewitt Preis des Berufsverbandes der Augenärzte Deutschlands (BVA)
2021 Priv.-Doz. Dr. med. Alexander C. Rokohl – Wissenschaftspreis Trockenes Auge und Blepharitis/MGD der Deutschen Ophthalmologischen Gesellschaft (DOG)
2021 Priv.-Doz. Dr. med. Alexander C. Rokohl – Dr. Georg-Preis des Vereins Rheinisch-Westfälischer Augenärzte e.V. (RWA)
2020 Katharina Wall – Doktoranden Stipendium der Deutschen Ophthalmologischen Gesellschaft (DOG)
2019 Priv.-Doz. Dr. med. Alexander C. Rokohl – Promotionspreis der Deutschen Ophthalmologischen Gesellschaft (DOG)
2018 Priv.-Doz. Dr. med. Alexander C. Rokohl – ESOPRS Richard Collin Junior Award