- Glaukom - Grüner Star
- Katarakt - Grauer Star
- Augenprothetik
- Liderkrankungen
- Augentumore
- Orbitaerkrankungen
- Tränenwegerkrankungen
- Neurologische & ästhetische Indikationen
- Myopie / Kurzsichtigkeit
- Kompetenzzentrum okuläre GvHD
- Trockenes Auge & okuläre Allergie
- Ophthalmologische Echographie
- Ophthalmologisches multimodales Imaging
- Schielen & Neuroophthalmologie
- Uveitis
- Seltene Augenerkrankungen
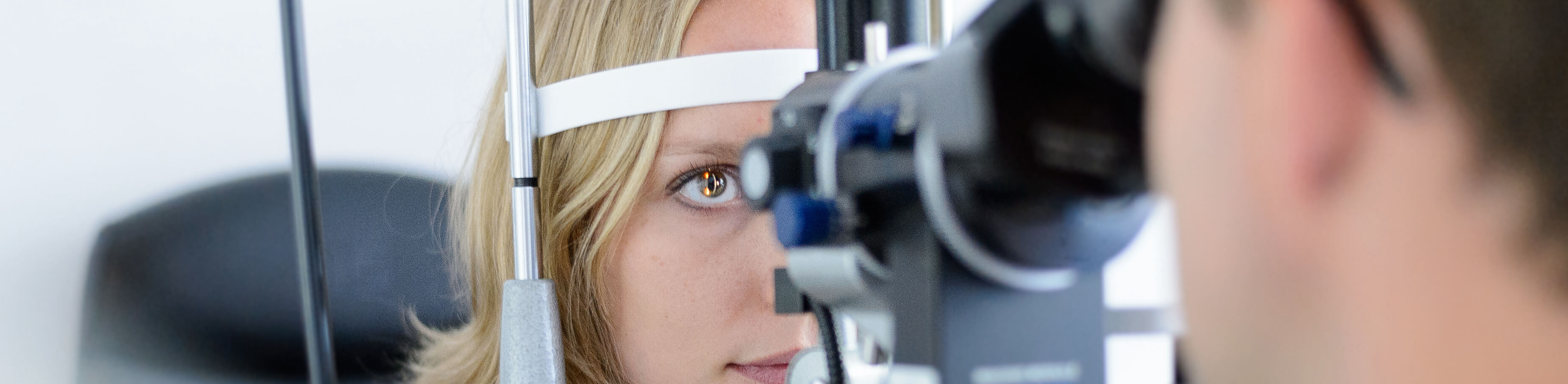
DMEK
Lamelläres, schonendes und minimalinvasives Transplantationsverfahren der Hornhaut an der Augenklinik der Uniklinik Köln
Das Zentrum für Augenheilkunde der Uniklinik Köln ist ein europäisches Zentrum für Hornhauttransplantation mit langjähriger Erfahrung und sehr erfahrenen Operateuren. Prof. Claus Cursiefen, Hornhautspezialist und Direktor der Klinik, und Prof. Björn Bachmann, Schwerpunktleiter Hornhaut und Professor für Hornhauterkrankungen, haben zusammen mehr als 6000 DMEK-Operationen durchgeführt. Beide Operateure stehen auf der FOCUS Top-Ärzteliste und haben jeweils über 15 Jahre Erfahrung mit lamellären Transplantationstechniken wie der DMEK, DSAEK und der DALK.
Die Augenklinik besitzt eine eigene Hornhautbank, in der Gewebe kultiviert und für die Transplantation frisch vorbereitet wird. Es werden mit über 800 Transplantationen im Jahr etwa 10% aller Hornhauttransplantationen in Deutschland durchgeführt. Wie in den letzten Jahren wurden auch 2022 in Köln wieder die meisten Hornhauttransplantationen Deutschlands durchgeführt.
Bitte akzeptieren Sie die Nutzung von Drittanbieter-Einbindungen mit einem Klick auf den folgenden Button, damit dieses Video abgespielt werden kann.
Die Transplantation der Hornhaut („Windschutzscheibe des Auges“) ist die älteste, häufigste und erfolgreichste Form der Organtransplantation (Transplantationszentrum Uniklinik Köln). Sie wird seit über 100 Jahren durchgeführt. In den letzten Jahren hat es einen rasanten Wandel weg von der sogenannten perforierenden Transplantation, bei der die ganze Hornhaut ausgetauscht wird, hin zu minimalinvasiven lamellären (schichtweisen) und nahtfreien Techniken gegeben. Die minimalinvasiven Transplantationsverfahren haben mehrere Vorteile gegenüber den etablierten Techniken:
- das Risiko einer immunologischen Abwehrreaktion ist deutlich geringer,
- die Heilungsphase ist deutlich kürzer (Tage/Wochen statt Monate/Jahre) und
- die Sehschärfe ist deutlich besser als nach der perforierenden Transplantation.
Man unterscheidet zwischen vorderen lamellären Transplantationen (DALK - Deep Anterior Lamellar Keratoplasty) und hinteren Teiltransplantationen (DMEK - Descemet Membrane Endothelial Keratoplasty). Während DALK z. B. bei Narben und Verkrümmungen des vorderen Hornhautteils zur Anwendung kommt (Keratokonus), sind Gründe für eine DMEK
- die Fuchs-Dystrophie
- die Hornhautschwäche nach komplizierter Kataraktchirurgie und
- das Pseudoexfoliationssyndrom.
Bei all diesen Erkrankungen ist primär die innere Schicht der Hornhaut betroffen und schafft es nicht mehr, das Augenwasser aus der Hornhaut herauszupumpen. Das führt zu einer milchigen Eintrübung der Hornhaut. Der betroffene Patient bemerkt ein trüberes, farbärmeres und schlechtes Sehen und eine stärkere Blendung. Oft ist die Sehschärfe besonders morgens schlechter.
Eine Operation wird dann nötig, wenn der Patient durch schlechtes Sehen oder Blendung in seiner Alltagstauglichkeit erheblich beeinträchtigt ist. Es geht also nicht primär um gemessene Sehschärfen, sondern um die Fähigkeit, im Alltag gut zurechtzukommen.
Bei der Operation wird minimalinvasiv nur die erkrankte innerste Schicht der Hornhaut selektiv entfernt und durch eine zuvor präparierte Spenderhornhaut ersetzt. Diese Schicht mit den neuen Pumpzellen ist nur wenige Tausendstel Millimeter dünn und sehr fragil. Dies führt aber auch zu dem minimalem Abstoßungsrisiko nach DMEK. Die innerste Schicht wird vor der Operation von einem erfahrenen Hornhautchirurgen präpariert, was zu den besten Ergebnissen in Bezug auf die endothelialen Pumpzellen führt. Extern präparierte Transplantate verlieren im Laufe der Zeit/des Transportes an Pumpzellen.
Die DMEK ist nahtfrei, so dass es postoperative keine Beschwerden am Auge gibt. Das Transplantat wird mittels Gasblase im vorderen Auge angedrückt. Deshalb muss der Patient am Tag der Operation und je nach Heilung noch 1-2 Tage viel auf dem Rücken liegen, bis das Transplantat gut angewachsen ist. Die Sehschärfe kommt wieder, sobald das Gas sich von alleine aufgelöst hat. Eine intensive stündliche Tropfentherapie in den ersten Tagen ist, ebenso wie regelmäßige Augendruckmessungen wichtig, um Komplikationen zu vermeiden und eine langfristig sehr gute Sehschärfe zu erzielen.
Nach der Operation sind besonders in den ersten Wochen, aber auch langfristig Kontrollen beim Augenarzt und in der Augenklinik nötig, um eine gute Funktion des Transplantates zu gewährleisten. Es sind keine Tabletten nötig, jedoch müssen Augentropfen verwendet werden.
Die Augenklinik der Uniklinik Köln ist auch im Bereich der Hornhautforschung führend. Unser Ziel ist, Therapien zu verbessern und neue Therapien für bisher nicht gut behandelbare Erkrankungen zu etablieren. Dabei werden wir z.B. als einzige deutsche Augenklinik durch eine Forschungsgruppe der deutschen Forschungsgemeinschaft DFG unterstützt (www.for2240.de). Unsere Forschungen zur künstlichen Hornhaut und zur besseren Therapie von Hochrisikoaugen werden vor allem von der Europäischen Union (EU) gefördert (www.biocornea.eu und www.arrestblindness.eu).
Informationsfilm zur DMEK auf 3Sat
Interview mit Prof. Cursiefen in der ZPA zur Zukunft der DMEK
Meldungen
27.06.2023
Augenheilkunde: Academia Ophthalmologica Internationalis: Prof. Cursiefen neues Mitglied
21.06.2023
Focus Ärzteliste 2023: Nationaler Spitzenplatz für Augenheilkunde
22.12.2022
Seltene Augenerkrankungen: Acht Millionen Euro für Forschung
15.12.2022
Ehrung: Leonhard Klein-Preis für Prof. Matthaei
09.08.2022
Augenheilkunde: Drei Millionen Euro für Pilotstudie
05.07.2022
Focus-Ärzteliste: Nationaler Spitzenplatz für Augenheilkunde
22.06.2021
Augenklinik: Acht Nennungen in der Focus-Ärzteliste - Topwert in Deutschland
07.04.2021
Hornhauttransplantationen: Erster Platz im europäischen Ranking
21.01.2020
Aniridie: Neues EU-Projekt gegen Erblindung gefördert
29.11.2020
Gezüchtete Hornhaut: Prof. Cursiefen im Deutschlandfunk
DMEK: Neue Studien aus dem Zentrum für Augenheilkunde
DMEK: Einsatz von SF6-Gas statt Luft reduziert die Rate von Luftreinjektionen nach DMEK signifikant
In einer auf der EUCORNEA 2015 in Barcelona vorgestellten Studie konnte das Zentrum für Augenheilkunde der Uniklinik Köln zeigen, dass der intraoperative Einsatz von SF6 Gas zur Tamponade der DMEK Lamelle das Risiko einer anschliessenden Luftreinjektion deutlich senkt. Das aus der Netzhautchirurgie seit langem bekannte SF6 Gas ist für die Anwendung im Auge zugelassen und wie eigene in vitro Studien zeigen konnten (Schaub et al.) auch sehr gut verträglich. SF6 verbleibt etwas länger im Auge als Luft und scheint dadurch das Anwachsen des Transplantates nach DMEK zu begünstigen. Der Beitrag von Stanzel et al. konnte auch zeigen, dass die endgültigen Visusergebnisse unabhängig von der Art der Tamponadesubstanz sind.
DMEK: Keine gefährlichen Erhöhungen des Augendruckes nach DMEK-Chirurgie
In einer gerade bei CORNEA angenommen Studie aus der Augenklinik Köln konnte gezeigt werden, dass auch die fast komplette Füllung der Augenvorderkammer nach DMEK mit Luft nicht zu gefährlichen Erhöhungen des Augendruckes führt. Stanzel und Kollegen konnten darlegen, dass es nur in den ersten Stunden nach DMEK-Operation zu einer Druckerhöhung kommt. Diese ist aber schmerzlos. Bei Patienten mit vorbestehendem Glaukom kann es nötig werden, den Augendruck früh postoperativ regelmäßig zu kontrollieren, wenn nach der DMEK die Augenvorderkammer fast komplett mit Luft gefüllt wird. Vor der DMEK-Chirurgie ist das Anlegen einer kleinen Öffnung in der Regenbogenhaut zum postoperativen Druckausgleich nötig.
DMEK: Intraoperatives OCT erhöht die Sicherheit bei DMEK und DALK und erlaubt die intraoperative Kontrolle aller Operationsschritte
Das Zentrum für Augenheilkunde der Uniklinik Köln hat als erste universitäre Augenklinik in Deutschland routinemäßig ein intraoperatives OCT zur Verfügung (Spezialkamera am Operationsmikroskop), mit dem eine bisher nicht sichtbare 3. Dimension für den Operateur sichtbar wird. Dies hilft besonders bei den neuen lamellären Transplantationsverfahren wie DMEK und DALK, intraoperativ die Sichtbarkeit der delikaten Strukturen zu verbessern und damit die Operation sicherer und standardisierbarer zu machen (Siebelmann et al.). Auch bei Operationen von kindlichen Augen und besonders bei sonst schlecht untersuchbaren Neugeborenen und Kleinkindern ist das intraoperative OCT sehr hilfreich. Auch im Rahmen unserer neuen DFG Forschergruppe FOR2240 werden neue Bildgebungsverfahren in Kooperation mit dem Laserzentrum Lübeck weiter optimiert.
Informationen
DMEK - Descemet Membrane Endothelial Keratoplasty
Minimally invasive, stitch-free lamellar corneal transplantations at the University Eye Hospital in Cologne
The Department of Ophthalmology and the Eye Center Cologne at the University Hospital of Cologne is a European center of excellence for corneal transplantations with years of experience as a leading institution and a cadre of highly skilled and experienced surgeons. Taken together, the number of DMEK operations performed by just two of these surgeons, Prof. Cursiefen, a corneal specialist and Director of the University Eye Hospital Cologne, and Prof. Bachmann, who leads the corneal focus area and is Professor of Corneal Diseases, is well over 1500. In addition, the University Eye Hospital in Cologne has its own Cornea Bank, where tissue is cultivated and freshly prepared for transplantation. With about 600 transplantations per year, approximately 10% of all corneal transplantations in Germany are completed at the University Eye Hospital in Cologne.
Of all the forms of organ transplantation, the transplantation of the cornea (the “wind shield of the eye“) is the oldest, most frequent, and most successful one, having first been done over 100 years ago. The past few years have seen rapid changes: away from so-called „perforated” transplantations, in which the entire cornea is replaced, towards minimally invasive, lamellar (that is, layer-wise) transplantations using stitch-free techniques. The new, minimally-invasive transplantation procedures have numerous advantages over older, more invasive ones:
- The risk of an aggressive immune response sinks dramatically,
- the healing phase is much shorter (days/weeks instead of months/years) and
- the ability to see sharply (visual acuity) improves greatly as compared to perforated transplantations.
It is important to distinguish between anterior lamellar transplantations (DALK) and posterior partial transplantations (DMEK). When the anterior cornea is scarred or warped (keratoconus), the DALK procedure is done, while the following point to DMEK:
- Fuchs dystrophy,
- corneal weakness following intensive and complicated cataract surgery, and
- pseudo-exfoliation syndrome.
For all of these conditions, it is primarily the inner layer of the cornea that is affected. This layer loses its ability to pump the fluid that flows into the corneal region back out of it again. The symptoms: a milky liquid clouds the cornea and patients notice that their vision worsens, becoming on the one hand blurrier and less color-intense, and on the other hand more sensitive to glare. Patients often notice that it is especially in the morning that their vision is less sharp.
It becomes necessary to operate when the patient’s day-to-day activity is severely disrupted by poor vision or increased sensitivity to glare. Here, it is not the measurement of visual acuity that is crucial for the decision, but rather the patient’s ability to manage daily life well.
During the operation, only the diseased, innermost layer of the cornea is removed and replaced in a minimally invasive way with a donor cornea that undergoes prior preparation. The layer with the new pump cells is only a few thousandths of a millimeter thick and is very fragile. Due to the replacement, there remains a risk, a minimal one, that this innermost layer will be rejected after the DMEK procedure. Before the operation, the endothelial layer, the innermost one of the cornea, is prepared by an experienced corneal surgeon so that its pump cells function in the most optimal way. When grafts are prepared by non-local partners, there is an undesired reduction in the number of pump cells that occurs over time/during transport.
The DMEK procedure is stitch-free, which means that there are no troublesome wounds on the eye postoperatively that may cause problems. The graft is pressed onto the anterior eye with a gas bubble. This is why it is necessary for the patient to remain lying on their back on the day of the operation and, depending on how fast healing occurs, for 1-2 days following, until the graft holds firmly. As soon as the gas dissolves, which it does on its own, visual acuity improves. For the first few days, it is crucial that not only an intensive, hourly therapy with drops is carried out, but also regular measurements of intraocular pressure. That way, complications can be avoided and long-term sharpness of vision can be achieved.
After the operation, the best way to ensure that the graft is functioning successfully is for the patient to come to regular examinations to his own local ophthalmologist and in larger intervals to the University Eye Hospital. Although the examinations during the first few weeks postoperatively are especially important, it is also important that long term examinations are done. While it is not necessary to take pills, eye drops are needed.
The University Eye Hospital of Cologne is also a top address for research on the cornea. We work continuously to improve our current therapies and to establish new ones for diseases that still evade satisfactory treatment. Currently, we are the only University Eye Hospital in Germany to receive funding for a Research Unit by the German Research Foundation (DFG) (www.for2240.de). Most of the support for our research on artificial corneas and therapeutic improvements for high-risk eyes comes from the European Union (EU) (www.biocornea.eu and www.arrestblindness.eu).
Die Hornhaut ist die transparente Windschutzscheibe des Auges. Nur durch eine klare Hornhaut können Seheindrücke ungehindert zum hinteren Augensegment (Netzhaut) weitergeleitet werden. Gutes Sehen ist also nur mit klarer Hornhaut möglich.
Verschiedene Erkrankungen können zu einer Eintrübung der Hornhaut und damit zu einer Sehverschlechterung bis hin zu einer Erblindung führen. Bei etwa jedem zweiten Patienten, bei dem es zu einer Eintrübung der Hornhaut kommt, liegt das Problem in der hinteren/innersten Schicht der Hornhaut.
Die innerste Schicht der Hornhaut besteht aus den sogenannten Hornhautendothelzellen. Dabei handelt es sich um „Pumpzellen“, die ständig die Hornhaut von Flüssigkeit befreien und damit die Hornhaut in einem durchsichtigen, d.h. transparenten Zustand erhalten. Die Funktion dieser „Pumpzellen“ kann durch verschiedene Erkrankungen beeinträchtigt sein. Dazu gehören:
- Angeborenen Erkrankungen der „Pumpzellen“ (z. B. Fuchs’sche Hornhautendotheldystrophie, CHED, etc.),
- Erworbene Erkrankungen des Endothels (Z. n. komplizierter Kataraktoperation) oder
- Ein Versagen des transplantierten Endothels bei Z. n. perforierender Hornhauttransplantation.
All diese Erkrankungen führen dann zu einem verstärktem Eintritt von Flüssigkeit in das Hornhautstroma (Hauptschicht der Hornhaut). Dies wiederum führt zum langsamen Abnehmen der Sehschärfe, deutlicher Blendempfindlichkeit und vor allen Dingen zu einer tageszeitlichen Sehverschlechterung in den frühen Morgenstunden.
Therapiemöglichkeiten für eine solche Erkrankung der hinteren Hornhautschicht sind:
1. Durchgreifende Hornhauttransplantation (perforierender Keratoplastik):
Dieses seit über 100 Jahren etablierte Verfahren liefert zuverlässig gute Sehergebnisse nach der Operation. Hauptnachteil dieses Verfahrens ist die sehr lange Erholungsphase, so dass es meistens mehrere Monate - im ungünstigsten Fall sogar 1½ Jahre bis zur Entfernung der Hornhautfäden - dauert bis eine gute Sehschärfe erreicht werden kann.
2. Die hinterere lamelläre Hornhauttransplantation (DSAEK):
Hier wird nur der hintere Teil der Hornhaut (Deszemetmembran mit Endothelzellen) sowie ein Teil des Hornhautstromas übertragen. Bei diesem Verfahren kommt es zu einer sehr schnellen Verbesserung der Sehschärfe, schon innerhalb der ersten Wochen nach der Operation. Dieses Verfahren kann nahtfrei durchgeführt werden.
3. Die isolierte Transplantation der Deszemetmembran mit Endothelzellen (DMEK): Dieses Verfahren stellt die minimalinvasivste Variante der Therapie von Endothelerkrankungen der Hornhaut dar. Es wird isoliert nur der Teil der Hornhaut ausgetauscht, der auch erkrankt ist. Dies führt ebenfalls zu einer sehr schnellen Erholung der Sehschärfe, innerhalb der ersten Wochen nach der Operation. Die endgültige Sehschärfe ist in der Regel deutlich besser als nach DSAEK und nach der perforierenden Keratoplastik.
Dieses Verfahren ist nur dann durchführbar, wenn noch nicht irreversible Trübungen der mittleren Hornhautschicht eingetreten sind. Des Weiteren wird hier die Hornhaut nicht angenäht, sondern mit Luft von innen angedrückt. Aus diesem Grund muss der Patient in der Lage sein, am Tag der Operation auf dem Rücken zu liegen. Bei vielen Patienten kommt es vor, dass im Verlauf ein zweites Mal in lokaler Betäubung eine erneute Luftinjektion in die Vorderkammer durchgeführt werden muss, um das Hornhauttransplantat komplett anzudrücken.
Hauptvorteil dieses Verfahrens ist die sehr schnelle Sehschärfenerholung und die in der Regel sehr guten Visuserholungen nach kompletter Abheilung. Die Operation kann auch kombiniert mit einer Operation des grauen Stars (Triple-DMEK) durchgeführt werden.
Sonderdruck aus "Der Ophthalmologe" zur DMEK
Fachartikel aus dem Ärzteblatt 2013
Informationen zur DSEAK
Informationen zur DALK
Siebelmann S, Janetzko M, König P, Scholz P, Matthaei M, Händel A, Cursiefen C, Bachmann B. Flushing Versus Pushing Technique for Graft Implantation in Descemet Membrane Endothelial Keratoplasty. Cornea. 2020 May;
Schrittenlocher S, Schlereth SL, Siebelmann S, Hayashi T, Matthaei M, Bachmann B, Cursiefen C. Long-term outcome of descemet membrane endothelial keratoplasty (DMEK) following failed penetrating keratoplasty (PK). Acta Ophthalmol. 2020 Mar
Hayashi T, Hos D, Schrittenlocher S, Siebelmann S, Matthaei M, Franklin J, Clahsen T, Bock F, Bachmann B, Cursiefen C. Effect of Iris Color on the Outcome of Descemet Membrane Endothelial Keratoplasty. Cornea. 2020 Mar 13.
Le VNH, Wabnig F, Bachmann B, Cursiefen C. Epithelial downgrowth after Descemet membrane endothelial keratoplasty. Eur J Ophthalmol. 2020 Mar
Schaub F, Collmer M, Schrittenlocher S, Bachmann BO, Cursiefen C, Hos D. Outcome of Descemet Membrane Endothelial Keratoplasty Using Corneas from Donors ≥80 Years of Age. Am J Ophthalmol. 2020 Mar;
Loreck N, Adler W, Siebelmann S, Rokohl AC, Heindl LM, Cursiefen C, Bachmann BO, Matthaei M. Morning myopic shift and glare in advanced Fuchs endothelial corneal dystrophy. Am J Ophthalmol. 2020 Jan 16.
Hos D, Matthaei M, Bock F, Maruyama K, Notara M, Clahsen T, Hou Y, Le VNH,Salabarria AC, Horstmann J, Bachmann BO, Cursiefen C. Immune reactions after modern lamellar (DALK, DSAEK, DMEK) versus conventional penetrating corneal transplantation. Prog Retin Eye Res. 2019 Nov;
Enders P, Hall J, Bornhauser M, Mansouri K, Altay L, Schrader S, Dietlein TS, Bachmann BO, Neuhann T, Cursiefen C. Telemetric Intraocular Pressure Monitoring after Boston Keratoprosthesis Surgery Using the Eyemate-IO Sensor: Dynamics inthe First Year. Am J Ophthalmol. 2019
Loeser J, Schwemmer J, Gostian AO, Gostian M, Bachmann B, Cursiefen C, Heindl LM. Postoperative pain following Descemet membrane endothelial keratoplasty (DMEK): a prospective study. Graefes Arch Clin Exp Ophthalmol. 2019 Oct;
Matthaei M, Hribek A, Clahsen T, Bachmann B, Cursiefen C, Jun AS. Fuchs Endothelial Corneal Dystrophy: Clinical, Genetic, Pathophysiologic, and Therapeutic Aspects. Annu Rev Vis Sci. 2019 Sep 15
Bachmann B, Händel A, Siebelmann S, Matthaei M, Cursiefen C. Mini-Descemet Membrane Endothelial Keratoplasty for the Early Treatment of Acute Corneal Hydrops in Keratoconus. Cornea. 2019 Aug;
Siggel R, Christofi E, Giasoumi F, Adler W, Siebelmann S, Bachmann B, Cursiefen C, Heindl LM. Changes in Corneal Biomechanical Properties After Descemet Membrane Endothelial Keratoplasty. Cornea. 2019 Aug
Schaub F, Bachmann BO, Cursiefen C, Hos D. Midterm follow-up of immune reactions after Descemet membrane endothelial keratoplasty (DMEK). Graefes Arch Clin Exp Ophthalmol. 2019 Aug;
Schrittenlocher S, Bachmann B, Cursiefen C. Impact of donor tissue diameter on postoperative central endothelial cell density in Descemet Membrane Endothelial Keratoplasty. Acta Ophthalmol. 2019 Jun
Hos D, Schaub F, Cursiefen C. Does anterior chamber-associated immune deviation (ACAID) play a role in posterior lamellar keratoplasty? Case report of a splenectomized patient. BMC Ophthalmol. 2019 May 2;
Hos D, Le VNH, Hellmich M, Siebelmann S, Roters S, Bachmann BO, Cursiefen C. Risk of Corneal Graft Rejection After High-risk Keratoplasty Following Fine-needle Vessel Coagulation of Corneal Neovascularization Combined With Bevacizumab: A Pilot Study. Transplant Direct. 2019 Apr 25
Cursiefen C, Bachmann B. [Treatment of Fuchs' endothelial dystrophy with DMEK: Experiences from the past 10 years]. Ophthalmologe. 2019 Mar;
Hung Le VN, Bachmann B, Avgitidou G, Cursiefen C. Treatment of corneal edema secondary to chemical burn by Descemet membrane endothelial keratoplasty (DMEK). Can J Ophthalmol. 2019 Feb;
Schaub F, Gerber F, Adler W, Enders P, Schrittenlocher S, Heindl LM, Cursiefen C, Bachmann BO. Corneal Densitometry as a Predictive Diagnostic Tool for Visual Acuity Results After Descemet Membrane Endothelial Keratoplasty. Am J Ophthalmol. 2019 Feb;
Impact of preoperative visual acuity on Descemet Membrane Endothelial Keratoplasty (DMEK) outcome. Schrittenlocher S, Bachmann B, Tiurbe AM, Tuac O, Velten K, Schmidt D, Cursiefen C. Graefes Arch Clin Exp Ophthalmol. 2019 Feb;257(2):321-329
Telemetric Intraocular Pressure Monitoring after Boston Keratoprosthesis Surgery. Enders P, Hall J, Bornhauser M, Mansouri K, Altay L, Schrader S, Dietlein TS, Bachmann BO, Neuhann T, Cursiefen C. Ophthalmology. 2019 Feb;126(2):322-324
[Descemet membrane endothelial keratoplasty in complex eyes]. Bachmann B, Schrittenlocher S, Matthaei M, Siebelmann S, Cursiefen C. Ophthalmologe. 2018 Nov 26. doi: 10.1007/s00347-018-0818-6
[10 years of Descemet membrane endothelial keratoplasty in Fuchs endothelial corneal dystrophy : What have we learned?] Matthaei M, Schrittenlocher S, Hos D, Siebelmann S, Bucher F, Schaub F, Hoerster R, Siggel R, Roters S, Heindl LM, Bachmann B, Cursiefen C. Ophthalmologe. 2018 Oct 26. doi: 10.1007/s00347-018-0800-3.
Intraoperative changes in corneal structure during excimer laser phototherapeutic keratectomy (PTK) assessed by intraoperative optical coherence tomography. Siebelmann S, Horstmann J, Scholz P, Bachmann B, Matthaei M, Hermann M, Cursiefen C. Graefes Arch Clin Exp Ophthalmol. 2018 Mar;256(3):575-581
Fuchs endothelial corneal dystrophy and macular drusen: evidence for coincidence? Matthaei M, Elsner E, Caramoy A, Adler W, Siebelmann S, Schaub F, Skevas C, Liakopoulos S, Bachmann B, Cursiefen C, Heindl LM. Eye (Lond). 2018 Apr;32(4):840-841
Trends in Corneal Transplantation from 2001 to 2016 in Germany: A Report of the DOG-Section Cornea and its Keratoplasty Registry. Flockerzi E, Maier P, Böhringer D, Reinshagen H, Kruse F, Cursiefen C, Reinhard T, Geerling G, Torun N, Seitz B; all German Keratoplasty Registry Contributors. Am J Ophthalmol. 2018 Apr;188:91-98
Evolution of Consecutive Descemet Membrane Endothelial Keratoplasty Outcomes Throughout a 5-Year Period Performed by Two Experienced Surgeons. Schrittenlocher S, Schaub F, Hos D, Siebelmann S, Cursiefen C, Bachmann B. Am J Ophthalmol. 2018 Jun;190:171-178
Graft Detachment Pattern After Descemet Membrane Endothelial Keratoplasty Comparing Air Versus 20% SF6 Tamponade. Siebelmann S, Lopez Ramos S, Scholz P, Matthaei M, Schrittenlocher S, Heindl LM, Bachmann B, Cursiefen C. Cornea. 2018 Jul;37(7):834-839.
Fine Needle-Diathermy Regresses Pathological Corneal (Lymph)Angiogenesis and Promotes High-Risk Corneal Transplant Survival. Le VNH, Schneider AC, Scholz R, Bock F, Cursiefen C. Sci Rep. 2018 Apr 9;8(1):5707
Phase II Randomized, Double-Masked, Vehicle-Controlled Trial of Recombinant Human Nerve Growth Factor for Neurotrophic Keratitis. Bonini S, Lambiase A, Rama P, Sinigaglia F, Allegretti M, Chao W, Mantelli F; REPARO Study Group. Ophthalmology. 2018 Sep;125(9):1332-1343.
Phase I Trial of Recombinant Human Nerve Growth Factor for Neurotrophic Keratitis. Bonini S, Lambiase A, Rama P, Filatori I, Allegretti M, Chao W, Mantelli F; REPARO Study Group. Ophthalmology. 2018 Sep;125(9):1468-1471
UV light crosslinking regresses mature corneal blood and lymphatic vessels and promotes subsequent high-risk corneal transplant survival. Hou Y, Le VNH, Tóth G, Siebelmann S, Horstmann J, Gabriel T, Bock F, Cursiefen C. Am J Transplant. 2018 Dec;18(12):2873-2884.
Factors Associated With Early Graft Detachment in Primary Descemet Membrane Endothelial Keratoplasty. Siebelmann S, Ramos SL, Matthaei M, Scholz P, Schrittenlocher S, Heindl LM, Bachmann B, Cursiefen C. Am J Ophthalmol. 2018 Aug;192:249-250.
[Technique of Descemet membrane endothelial keratoplasty (DMEK) : Video article]. Matthaei M, Bachmann B, Siebelmann S, Cursiefen C. Ophthalmologe. 2018 Sep;115(9):778-784
UV light-blocking contact lenses protect against short-term UVB-induced limbal stem cell niche damage and inflammation. Notara M, Behboudifard S, Kluth MA, Maßlo C, Ganss C, Frank MH, Schumacher B, Cursiefen C. Sci Rep. 2018 Aug 22;8(1):12564
[Treatment of Fuchs' endothelial dystrophy with DMEK : Experiences from the past 10 years].
Cursiefen C, Bachmann B. Ophthalmologe. 2018 Sep 13. doi: 10.1007/s00347-018-0790-1
Corneal Densitometry as a Predictive Diagnostic Tool for Visual Acuity Results After Descemet Membrane Endothelial Keratoplasty. Schaub F, Gerber F, Adler W, Enders P, Schrittenlocher S, Heindl LM, Cursiefen C, Bachmann BO. Am J Ophthalmol. 2019 Feb;198:124-129. doi: 10.1016/j.ajo.2018.10.002
Impact of donor tissue diameter on postoperative central endothelial cell density in Descemet Membrane Endothelial Keratoplasty. Schrittenlocher S, Bachmann B, Cursiefen C. Acta Ophthalmol. 2018 Oct 14. doi: 10.1111/aos.13943
Local VEGF-A blockade modulates the microenvironment of the corneal graft bed. Salabarria AC, Braun G, Heykants M, Koch M, Reuten R, Mahabir E, Cursiefen C, Bock F. Am J Transplant. 2019 Mar 1. doi: 10.1111/ajt.15331
[Boston type I keratoprosthesis implantation technique : Video article]. Matthaei M, Bachmann B, Hos D, Siebelmann S, Schaub F, Cursiefen C. Ophthalmologe. 2019 Jan;116(1):67-72. doi: 10.1007/s00347-018-0806-x
Semaphorin 3F Modulates Corneal Lymphangiogenesis and Promotes Corneal Graft Survival. Reuer T, Schneider AC, Cakir B, Bühler AD, Walz JM, Lapp T, Lange C, Agostini H, Schlunck G, Cursiefen C, Reinhard T, Bock F, Stahl A. Invest Ophthalmol Vis Sci. 2018 Oct 1;59(12):5277-5284
Am J Transplant. 2018 Apr 19. doi: 10.1111/ajt.14874. [Epub ahead of print] UV-light crosslinking regresses mature corneal blood and lymphatic vessels and promotes subsequent high-risk corneal transplant survival. Hou Y1, Le VNH1,2, Tóth G3, Siebelmann S1, Horstmann J1,4, Gabriel T1, Bock F1,5, Cursiefen C1,5
Phase I Trial of Recombinant Human Nerve Growth Factor for Neurotrophic Keratitis. Bonini S, Lambiase A, Rama P, Filatori I, Allegretti M, Chao W, Mantelli F; REPARO Study Group. Ophthalmology. 2018 Apr 10. pii: S0161-6420(17)33805-8
Phase 2 Randomized, Double-Masked, Vehicle-Controlled Trial of Recombinant Human Nerve Growth Factor for Neurotrophic Keratitis. Bonini S, Lambiase A, Rama P, Sinigaglia F, Allegretti M, Chao W, Mantelli F; REPARO Study Group. Ophthalmology. 2018 Apr 10. pii: S0161-6420(17)31993-0
Fine Needle-Diathermy Regresses Pathological Corneal (Lymph)Angiogenesis and Promotes High-Risk Corneal Transplant Survival. Le VNH, Schneider AC, Scholz R, Bock F, Cursiefen C. Sci Rep. 2018 Apr 9;8(1):5707.
Graft Detachment Pattern After Descemet Membrane Endothelial Keratoplasty Comparing Air Versus 20% SF6 Tamponade. Siebelmann S, Lopez Ramos S, Scholz P, Matthaei M, Schrittenlocher S, Heindl LM, Bachmann B, Cursiefen C. Cornea. 2018 Apr 5. doi: 10.1097/ICO.0000000000001597
Evolution of outcomes of consecutive DMEK surgeries throughout a 5-year period at a single center performed by two experienced DMEK surgeons. Schrittenlocher S, Schaub F, Hos D, Siebelmann S, Cursiefen C, Bachmann B. Am J Ophthalmol. 2018 Apr 2. pii: S0002-9394(18)30151-X. doi
Trends in Corneal Transplantation from 2001 to 2016 in Germany: A Report of the DOG-Section Cornea and its Keratoplasty Registry. Flockerzi E, Maier P, Böhringer D, Reinshagen H, Kruse F, Cursiefen C, Reinhard T, Geerling G, Torun N, Seitz B; all German Keratoplasty Registry Contributors. Am J Ophthalmol. 2018 Apr;188:91-98.
Fuchs endothelial corneal dystrophy and macular drusen: evidence for coincidence? Matthaei M, Elsner E, Caramoy A, Adler W, Siebelmann S, Schaub F, Skevas C, Liakopoulos S, Bachmann B, Cursiefen C, Heindl LM. Eye (Lond). 2018 Apr;32(4):840-841
Intraoperative changes in corneal structure during excimer laser phototherapeutic keratectomy (PTK) assessed by intraoperative optical coherence tomography. Siebelmann S, Horstmann J, Scholz P, Bachmann B, Matthaei M, Hermann M, Cursiefen C. Graefes Arch Clin Exp Ophthalmol. 2018 Mar;256(3):575-581
Re: Kitazawa et al.: Cystoid macular edema after Descemet's stripping automated endothelial keratoplasty (Ophthalmology. 2017;124:572-573). Hoerster R, Cursiefen C. Ophthalmology. 2017 Dec;124(12):e86
Impact of donor graft quality on deep anterior lamellar Keratoplasty (DALK). Schaub F, Enders P, Adler W, Bachmann BO, Cursiefen C, Heindl LM. BMC Ophthalmol. 2017 Nov 17;17(1):204
Label-Free In Vivo Imaging of Corneal Lymphatic Vessels Using Microscopic Optical Coherence Tomography. Horstmann J, Schulz-Hildebrandt H, Bock F, Siebelmann S, Lankenau E, Hüttmann G, Steven P, Cursiefen C. Invest Ophthalmol Vis Sci. 2017 Nov 1;58(13):5880-5886
Photodynamic Therapy Leads to Time-Dependent Regression of Pathologic Corneal (Lymph) Angiogenesis and Promotes High-Risk Corneal Allograft Survival. Hou Y, Le VNH, Clahsen T, Schneider AC, Bock F, Cursiefen C. Invest Ophthalmol Vis Sci. 2017 Nov 1;58(13):5862-5869.
Novel Method to Detect Corneal Lymphatic Vessels In Vivo by Intrastromal Injection of Fluorescein.
Le VNH, Hou Y, Horstmann J, Bock F, Cursiefen C. Cornea. 2018 Feb;37(2):267-271
[Boston keratoprosthesis: 73 eyes from Germany : An overview of experiences from two centers]. Schaub F, Neuhann I, Enders P, Bachmann BO, Koller B, Neuhann T, Cursiefen C. Ophthalmologe. 2017 Oct 17.
Impact of corneal donor lens status on two-year course and outcome of Descemet membrane endothelial keratoplasty (DMEK). Schaub F, Pohl L, Enders P, Adler W, Bachmann BO, Cursiefen C, Heindl LM. Graefes Arch Clin Exp Ophthalmol. 2017 Dec;255(12):2407-2414
[Complications of DMEKeratoplasty: Avoid, Recognize and Treat]. Bachmann BO, Schrittenlocher SA, Schaub F, Siebelmann S, Matthaei M, Cursiefen C. Klin Monbl Augenheilkd. 2017 Nov;234(11):1354-1361
[Emergency Keratoplasty with Porcine Xenografts in Necrotizing Keratitis]. Drozhzhyna GI, Gaidamaka TB, Cursiefen C, Bachmann BO, Ivanovska OV, Ostashevsky VL, Kogan BM, Usov VJ, Pasyechnikova NV. Klin Monbl Augenheilkd. 2017 Nov;234(11):1387-1395
[Mid- and Longterm Experiences with the Boston-Keratoprosthesis. The Cologne and Salzburg Perspective]. Schaub F, Bachmann BO, Seyeddain O, Moussa S, Reitsamer HA, Cursiefen C. Klin Monbl Augenheilkd. 2017 Jun;234(6):770-775
[Emergency Keratoplasty with Porcine Xenografts in Necrotizing Keratitis]. Drozhzhyna GI, Gaidamaka TB, Cursiefen C, Bachmann BO, Ivanovska OV, Ostashevsky VL, Kogan BM, Usov VJ, Pasyechnikova NV. Klin Monbl Augenheilkd. 2017 Jul 6. doi: 10.1055/s-0043-109694
Wound-Healing Studies in Cornea and Skin: Parallels, Differences and Opportunities. Bukowiecki A, Hos D, Cursiefen C, Eming SA. Int J Mol Sci. 2017 Jun 12;18(6)
[Mid- and Longterm Experiences with the Boston-Keratoprosthesis. The Cologne and Salzburg Perspective]. Schaub F, Bachmann BO, Seyeddain O, Moussa S, Reitsamer HA, Cursiefen C. Klin Monbl Augenheilkd. 2017 Jun;234(6):770-775.
[Anti(lymph)angiogenic Strategies to Improve Corneal Graft Survival]. Bock F, Cursiefen C. Klin Monbl Augenheilkd. 2017 May;234(5):674-678
Intraocular Lens Calcifications After (Triple-) Descemet Membrane Endothelial Keratoplasty (DMEK). Schrittenlocher S, Penier M, Schaub F, Bock F, Cursiefen C, Bachmann B. Am J Ophthalmol. 2017 Jul;179:129-136
Effect of corneal collagen crosslinking on subsequent deep anterior lamellar keratoplasty (DALK) in keratoconus. Schaub F, Enders P, Bachmann BO, Heindl LM, Cursiefen C. Graefes Arch Clin Exp Ophthalmol. 2017 Apr;255(4):811-816
Incidence and Clinical Course of Immune Reactions after Descemet Membrane Endothelial Keratoplasty (DMEK): Retrospective Analysis of 1000 Consecutive Eyes. Hos D, Tuac O, Schaub F, Stanzel TP, Schrittenlocher S, Hellmich M, Bachmann BO, Cursiefen C. Ophthalmology. 2017 Apr;124(4):512-518
Lutein and Brilliant Blue-Based Dye for Donor Preparation and Transplantation in Descemet Membrane Endothelial Keratoplasty. DMEK. Siebelmann S, Matthaei M, Hörster R, Cursiefen C, Bachmann B. Cornea. 2017 Apr;36(4):440-444
[Deep Anterior Lamellar Keratoplasty : Experiences and results of the first 100 consecutive DALK from the University Eye Hospital of Cologne]. Schaub F, Heindl LM, Enders P, Roters S, Bachmann BO, Cursiefen C. Ophthalmologe. 2016 Dec 21. doi: 10.1007/s00347-016-0424-4.
Two-Year Course of Corneal Densitometry After Descemet Membrane Endothelial Keratoplasty. DMEK. Schaub F, Enders P, Bluhm C, Bachmann BO, Cursiefen C, Heindl LM. Am J Ophthalmol. 2017 Mar;175:60-67
One-year outcome after Descemet membrane endothelial keratoplasty (DMEK) comparing sulfur hexafluoride (SF6) 20% versus 100% air for anterior chamber tamponade. Schaub F, Enders P, Snijders K, Schrittenlocher S, Siebelmann S, Heindl LM, Bachmann BO, Cursiefen C. Br J Ophthalmol. 2017 Jul;101(7):902-908.
Intensified Early Postoperative Topical Steroids Do Not Influence Endothelial Cell Density After Descemet Membrane Endothelial Keratoplasty Combined With Cataract Surgery (Triple-DMEK). Hoerster R, Stanzel TP, Bachmann BO, Siebelmann S, Cursiefen C. Cornea. 2016 Nov;35(11):1396-1400.
Optimising keratoplasty for Peters' anomaly in infants using spectral-domain optical coherence tomography. Hong J, Yang Y, Cursiefen C, Mashaghi A, Wu D, Liu Z, Sun X, Dana R, Xu J. Br J Ophthalmol. 2017 Jun;101(6):820-827
Single-pass Ultrathin DSAEK (UT-DSAEK) with the SLc Expert Microkeratome®. Schaub F, Enders P, Roters S, Cursiefen C, Bachmann BO. Acta Ophthalmol. 2017 Mar;95(2):e160-e161
Detection of graft detachments immediately following Descemet membrane endothelial keratoplasty (DMEK) comparing time domain and spectral domain OCT. Siebelmann S, Gehlsen U, Le Blanc C, Stanzel TP, Cursiefen C, Steven P. Graefes Arch Clin Exp Ophthalmol. 2016 Dec;254(12):2431-2437
Impact of Donor Age on Descemet Membrane Endothelial Keratoplasty Outcome: Evaluation of Donors Aged 17-55 Years. Schaub F, Enders P, Zachewicz J, Heindl LM, Stanzel TP, Cursiefen C, Bachmann BO. Am J Ophthalmol. 2016 Oct;170:119-127
[Update Minimally Invasive Lamellar Keratoplasty: DMEK, DSAEK and DALK]. Cursiefen C, Schaub F, Bachmann BO. Klin Monbl Augenheilkd. 2016 Sep;233(9):1033-42
Changing Indications in Penetrating Keratoplasty: A Systematic Review of 34 Years of Global Reporting. Matthaei M, Sandhaeger H, Hermel M, Adler W, Jun AS, Cursiefen C, Heindl LM. Transplantation. 2017 Jun;101(6):1387-1399
[Intraoperative Optical Coherence Tomography In Deep Anterior Lamellar Keratoplasty]. Siebelmann S, Steven P, Cursiefen C. Klin Monbl Augenheilkd. 2016 Jun;233(6):717-21
[Corneal donation : Dilemma between growing demand and declining donor rate]. Schaub F, Simons HG, Enders P, Bachmann BO, Roters S, Cursiefen C, Heindl LM. Ophthalmologe. 2016 Dec;113(12):1058-1065
Bilateral Descemet Membrane Endothelial Keratoplasty: Analysis of Clinical Outcome in First and Fellow Eye. Siggel R, Adler W, Stanzel TP, Cursiefen C, Heindl LM.Cornea. 2016 Jun;35(6):772-7.
Hoerster R, Stanzel TP, Bachmann BO, Siebelmann S, Cursiefen C. Intensified Early Postoperative Topical Steroids Do Not Influence Endothelial Cell Density After Descemet Membrane Endothelial Keratoplasty Combined With Cataract Surgery (Triple-DMEK). Cornea. 2016 Aug 17. [Epub ahead of print]
Schaub F, Enders P, Zachewicz J, Heindl LM, Stanzel TP, Cursiefen C, Bachmann BO. Impact of donor age on Descemet membrane endothelial keratoplasty (DMEK) outcome: Evaluation of donors aged 17 - 55 years. Am J Ophthalmol. 2016 Aug 10. pii: S0002-9394(16)30377-4
Cursiefen C, Schaub F, Bachmann BO. [Update Minimally Invasive Lamellar Keratoplasty: DMEK, DSAEK and DALK]. Klin Monbl Augenheilkd. 2016 Jul 14. [Epub ahead of print] German.
Matthaei M, Sandhaeger H, Hermel M, Adler W, Jun AS, Cursiefen C, Heindl LM. Changing Indications in Penetrating Keratoplasty: A Systematic Review of 34 Years of Global Reporting. Transplantation. 2016 Jun 22. [Epub ahead of print]
Siebelmann S, Steven P, Cursiefen C. [Intraoperative Optical Coherence Tomography In Deep Anterior Lamellar Keratoplasty DALK]. Klin Monbl Augenheilkd. 2016 Jun;233(6):717-21.
Schaub F, Simons HG, Enders P, Bachmann BO, Roters S, Cursiefen C, Heindl LM. Corneal donation : Dilemma between growing demand and declining donor rate]. Ophthalmologe. 2016 Jun 3. [Epub ahead of print] German.
Tóth G, Bucher F, Siebelmann S, Bachmann B, Hermann M, Szentmáry N, Nagy ZZ, Cursiefen C. In Situ Corneal Cross-Linking for Recurrent Corneal Melting After Boston Type 1 Keratoprosthesis. Cornea. 2016 Jun;35(6):884-7.
Siggel R, Adler W, Stanzel TP, Cursiefen C, Heindl LM. Bilateral Descemet Membrane Endothelial Keratoplasty (DMEK): Analysis of Clinical Outcome in First and Fellow Eye. Cornea. 2016 Mar 30. [Epub ahead of print]
Bachmann B, Schaub F, Cursiefen C. [Treatment of corneal endothelial disorders by DMEK and UT-DSAEK : Indications, complications, results and follow-up]. Ophthalmologe. 2016 Mar;113(3):196-203
Hoerster R, Stanzel TP, Bachmann BO, Siebelmann S, Felsch M, Cursiefen C. Intensified Topical Steroids as Prophylaxis for Macular Edema After Posterior Lamellar Keratoplasty Combined With Cataract Surgery. Am J Ophthalmol. 2016 Mar;163:174-179.
Stanzel TP, Ersoy L, Sansanayudh W, Felsch M, Dietlein T, Bachmann B, Cursiefen C. Immediate Postoperative Intraocular Pressure Changes After Anterior Chamber Air Fill in Descemet Membrane Endothelial Keratoplasty (DMEK). Cornea. 2016 Jan;35(1):14-9
Bucher F, Simons HG, Cursiefen C, Heindl LM. Phacodyne versus VisionBlue as vital dyes in Descemet membrane endothelial keratoplasty (DMEK). Graefes Arch Clin Exp Ophthalmol. 2015 Aug;253(8):1411-2
Siebelmann S, Steven P, Cursiefen C. Intraoperative Optical Coherence Tomography: Ocular Surgery on a Higher Level or Just Nice Pictures? JAMA Ophthalmol. 2015 Jul 30. doi: 10.1001/jamaophthalmol.2015.2396.
Avgitidou G, Siebelmann S, Bachmann B, Kohlhase J, Heindl LM, Cursiefen C. Brittle Cornea Syndrome: Case Report with Novel Mutation in the PRDM5 Gene and Review of the Literature. Case Rep Ophthalmol Med. 2015;2015:637084
Siebelmann S, Hermann M, Dietlein T, Bachmann B, Steven P, Cursiefen C. Intraoperative Optical Coherence Tomography in Children with Anterior Segment Anomalies. Ophthalmology. 2015 Jul 7. pii: S0161-6420(15)00550-3
Schaub F, Cursiefen C, Heindl LM. Retrospective Appraisal of Split-Cornea Transplantation combining DMEK (Descemet membrane endothelial keratoplasty) and DALK (deep anterior lamellar keratoplasty): An Audit of 1141 Donor Corneas. JAMA Ophthalmol. 2015 Sep 1;133(9):1086-7
Matthaei M, Gillessen J, Muether PS, Hoerster R, Bachmann BO, Hueber A, Cursiefen C, Heindl LM. Epithelial-Mesenchymal Transition (EMT)-Related Cytokines in the Aqueous Humor of Phakic and Pseudophakic Fuchs' Dystrophy Eyes. Invest Ophthalmol Vis Sci. 2015 Apr;56(4):2749-54
Schaub F, Simons HG, Roters S, Heindl LM, Kugler W, Bachmann BO, Cursiefen C. [Influence of 20 % sulfur hexafluoride (SF6) on human corneal endothelial cells : An in vitro study]. Ophthalmologe. 2015 May 30. [Epub ahead of print] German.
Bachmann B, Avgitidou G, Siebelmann S, Cursiefen C. [Pediatric corneal surgery and corneal transplantation]. Ophthalmologe. 2015 Feb;112(2):110-7.
Bucher F, Hos D, Müller-Schwefe S, Steven P, Cursiefen C, Heindl LM. Spontaneous long-term course of persistent peripheral graft detachments after Descemet membrane endothelial keratoplasty (DMEK). Br J Ophthalmol. 2015 Jun;99(6):768-72.
Hos D, Heindl LM, Bucher F, Cursiefen C. Novel lamellar, flap-based tattooing techniques for corneal opacities in scarred and vascularized blind eyes. Cornea. 2015 Jan;34(1):82-6.
Siggel R, Heindl LM, Cursiefen C. Descemet membrane endothelial keratoplasty (DMEK) in phakic eyes with shallow anterior chamber. Graefes Arch Clin Exp Ophthalmol. 2015 May;253(5):817-9.
Schaub F, Simons HG, Roters S, Heindl LM, Kugler W, Bachmann BO, Cursiefen C. [Influence of 20 % sulfur hexafluoride (SF6) on human corneal endothelial cells : An in vitro study]. Ophthalmologe. 2015 May 30. [Epub ahead of print] German.
Bucher F, Hos D, Müller-Schwefe S, Steven P, Cursiefen C, Heindl LM. Spontaneous long-term course of persistent peripheral graft detachments after Descemet's membrane endothelial keratoplasty DMEK. Br J Ophthalmol. 2015 Jun;99(6):768-72.
Siebelmann S, Hermann M, Dietlein T, Bachmann B, Steven P, Cursiefen C. Intraoperative Optical Coherence Tomography in Children with Anterior Segment Anomalies. Ophthalmology. 2015 Jul 7.
Bucher F, Simons HG, Cursiefen C, Heindl LM. Phacodyne versus VisionBlue as vital dyes in Descemet membrane endothelial keratoplasty DMEK. Graefes Arch Clin Exp Ophthalmol. 2015 Aug;253(8):1411-2.
Schaub F, Cursiefen C, Heindl LM. Retrospective Appraisal of Split-Cornea Transplantation: An Audit of 1141 Donor Corneas. JAMA Ophthalmol. 2015 Sep 1;133(9):1086-7.
T. Stanzel, L. Ersoy, W. Sansanayudh, M. Hahn, B. Bachmann, T. Dietlein, C. Cursiefen. Early Postoperative Changes in Intraocular Pressure after Anterior Chamber Air Fill in Descemet Membrane Endothelial Keratoplasty (DMEK). Cornea 2015 in press
Matthaei M, Hu J, Kallay L, Eberhart CG, Cursiefen C, Qian J, Lackner EM, Jun AS. Endothelial cell microRNA expression in human late-onset Fuchs' dystrophy. Invest Ophthalmol Vis Sci. 2014 Jan 9;55(1):216-25.
Bucher F, Bi Y, Gehlsen U, Hos D, Cursiefen C, Bock F. Regression of mature lymphatic vessels in the cornea by photodynamic therapy. Br J Ophthalmol. 2014 Mar;98(3):391-5.
Hos D, Heindl LM, Bucher F, Cursiefen C. Evidence of donor corneal endothelial cell migration from immune reactions occurring after descemet membrane endothelial keratoplasty DMEK. Cornea. 2014 Apr;33(4):331-4.
Ammermann C, Cursiefen C, Hermann M. [Corneal cross-linking in microbial keratitis to prevent à chaud keratoplasty: a retrospective case series]. Klin Monbl Augenheilkd. 2014 Jun;231(6):619-25.
Bucher F, Adler W, Lehmann HC, Hos D, Steven P, Cursiefen C, Heindl LM. Corneal nerve alterations in different stages of Fuchs' endothelial corneal dystrophy: an in vivo confocal microscopy study. Graefes Arch Clin Exp Ophthalmol. 2014 Jul;252(7):1119-26.
Steven P, Le Blanc C, Lankenau E, Krug M, Oelckers S, Heindl LM, Gehlsen U, Huettmann G, Cursiefen C. Optimising deep anterior lamellar keratoplasty (DALK) using intraoperative online optical coherence tomography (iOCT). Br J Ophthalmol. 2014 Jul;98(7):900-4.
Cursiefen C, Viaud E, Bock F, Geudelin B, Ferry A, Kadlecová P, Lévy M, Al Mahmood S, Colin S, Thorin E, Majo F, Frueh B, Wilhelm F, Meyer-Ter-Vehn T, Geerling G, Böhringer D, Reinhard T, Meller D, Pleyer U, Bachmann B, Seitz B. Aganirsen antisense oligonucleotide eye drops inhibit keratitis-induced corneal neovascularization and reduce need for transplantation: the I-CAN study. Ophthalmology. 2014 Sep;121(9):1683-92.
Heindl LM, Bucher F, Caramoy A, Hos D, Matthaei M, Cursiefen C. Safety of donor tissue preparation and use of descemetoschisis and torn tissue in descemet membrane endothelial keratoplasty DMEK. Cornea. 2014 Oct;33(10):e7-9.
Bucher F, Hos D, Matthaei M, Steven P, Cursiefen C, Heindl LM. Corneal nerve alterations after Descemet membrane endothelial keratoplasty DMEK: an in vivo confocal microscopy study. Cornea. 2014 Nov;33(11):1134-9.
Matthaei M, Zhu AY, Kallay L, Eberhart CG, Cursiefen C, Jun AS. Transcript profile of cellular senescence-related genes in Fuchs endothelial corneal dystrophy. Exp Eye Res. 2014 Dec;129:13-7.
Laaser K, Bachmann BO, Horn FK, Cursiefen C, Kruse FE. Descemet membrane endothelial keratoplasty (DMEK) combined with phacoemulsification and intraocular lens implantation: advanced triple procedure. Am J Ophthalmol. 2012 Jul;154(1):47-55.e2.
Riss S, Heindl LM, Bachmann BO, Kruse FE, Cursiefen C. Microbubble incision as a new rescue technique for big-bubble deep anterior lamellar keratoplasty DALK with failed bubble formation. Cornea. 2013 Feb;32(2):125-9.
Braun JM, Hofmann-Rummelt C, Schlötzer-Schrehardt U, Kruse FE, Cursiefen C. Histopathological changes after deep anterior lamellar keratoplasty DALK using the 'big-bubble technique'. Acta Ophthalmol. 2013 Feb;91(1):78-82.
Bachmann B, Taylor RS, Cursiefen C. The association between corneal neovascularization and visual acuity: a systematic review. Acta Ophthalmol. 2013 Feb;91(1):12-9.
Heindl LM, Riss S, Adler W, Bucher F, Hos D, Cursiefen C. Split cornea transplantation DMEK and DALK: relationship between storage time of split donor tissue and outcome. Ophthalmology. 2013 May;120(5):899-907.
Heindl LM, Riss S, Adler W, Steven P, Hos D, Cursiefen C. Corneal graft alterations after Descemet stripping: implications for split cornea transplantation: DMEK and DALK. JAMA Ophthalmol. 2013 May;131(5):687-9.
Heindl LM, Koch KR, Bucher F, Hos D, Steven P, Koch HR, Cursiefen C. Descemet membrane endothelial keratoplasty (DMEK) in eyes with glaucoma implants. Optom Vis Sci. 2013 Sep;90(9):e241-4; discussion 1029.
Schlötzer-Schrehardt U, Bachmann BO, Tourtas T, Cursiefen C, Zenkel M, Rössler K, Kruse FE. Reproducibility of graft preparations in Descemet's membrane endothelial keratoplasty (DMEK). Ophthalmology. 2013 Sep;120(9):1769-77.
Cursiefen C, Bachmann B. [Descemetectomy as therapy option for visually disturbing roll in Descemet's membrane]. Ophthalmologe. 2013 Sep;110(9):872-5.
Steven P, Le Blanc C, Velten K, Lankenau E, Krug M, Oelckers S, Heindl LM, Gehlsen U, Hüttmann G, Cursiefen C. Optimizing descemet membrane endothelial keratoplasty (DMEK) using intraoperative optical coherence tomography. JAMA Ophthalmol. 2013 Sep;131(9):1135-42.
Bucher F, Roters S, Mellein A, Hos D, Heindl LM, Cursiefen C, Hermann M. "OSMO-UT-DSAEK" using THIN-C medium. Graefes Arch Clin Exp Ophthalmol. 2013 Sep;251(9):2181-5.
Tourtas T, Heindl LM, Kopsachilis N, Bachmann BO, Kruse FE, Cursiefen C. Use of accidentally torn descemet membrane to successfully complete descemet membrane endothelial keratoplasty (DMEK). Cornea. 2013 Nov;32(11):1418-22.
Altenburger AE, Bachmann B, Seitz B, Cursiefen C. Morphometric analysis of postoperative corneal neovascularization after high-risk keratoplasty: herpetic versus non-herpetic disease. Graefes Arch Clin Exp Ophthalmol. 2012 Mar 15. [Epub ahead of print]
Riss S, Heindl LM, Bachmann BO, Kruse FE, Cursiefen C. Microbubble Incision as a New Rescue Technique for Big-Bubble Deep Anterior Lamellar Keratoplasty (DALK) With Failed Bubble Formation. Cornea. 2012 Mar 12. [Epub ahead of print]
Koenig Y, Bock F, Kruse FE, Stock K, Cursiefen C. Angioregressive Pretreatment of Mature Corneal Blood Vessels Before Keratoplasty: Fine-Needle Vessel Coagulation Combined With Anti-VEGFs. Cornea. 2012 Feb 22. [Epub ahead of print]
Riss S, Heindl LM, Bachmann BO, Kruse FE, Cursiefen C. Pentacam-based big bubble deep anterior lamellar keratoplasty (DALK) in patients with keratoconus. Cornea. 2012 Jun;31(6):627-32.
Bachmann B, Taylor RS, Cursiefen C. The association between corneal neovascularization and visual acuity: a systematic review. Acta Ophthalmol. 2011 Nov 22. doi: 10.1111/j.1755-3768.2011.02312.x. [Epub ahead of print]
Reimer A, Langenbucher A, Cursiefen C. [Long-term outcome after penetrating keratoplasty for bullous keratopathy - influence of preoperative visual acuity on final outcome]. Klin Monbl Augenheilkd. 2012 Feb;229(2):149-57
Bachmann B, Cursiefen C. [Late complications after chemical burns of the ocular surface. Surgical strategies for ocular surface reconstruction]. Ophthalmologe. 2011 Oct;108(10):929-38. German.
Steven P, Bock F, Hüttmann G, Cursiefen C. Intravital two-photon microscopy of immune cell dynamics in corneal lymphatic vessels. PLoS One. 2011;6(10):e26253. Epub 2011 Oct 20.
Jacobi C, Jacobi A, Kruse FE, Cursiefen C. Tear film osmolarity measurements in dry eye disease using electrical impedance technology. Cornea. 2011 Dec;30(12):1289-92.
Cursiefen C, Heindl LM. [Perspectives of deep anterior lamellar keratoplasty DALK]. Ophthalmologe. 2011 Sep;108(9):833-9.
Heindl LM, Cursiefen C. [Split-Cornea Transplantation by Combining DMEK and DALK - A Novel Concept to Reduce Corneal Donor Shortage.] Klin Monbl Augenheilkd. 2012 May 2. [Epub ahead of print] German.
Laaser K, Bachmann BO, Horn FK, Cursiefen C, Kruse FE. Descemet Membrane Endothelial Keratoplasty (DMEK) Combined With Phacoemulsification and Intraocular Lens Implantation: Advanced Triple Procedure. Am J Ophthalmol. 2012 Mar 31. [Epub ahead of print]
Tourtas T, Laaser K, Bachmann BO, Cursiefen C, Kruse FE. Descemet membrane endothelial keratoplasty (DMEK) versus descemet stripping automated endothelial keratoplasty (DSAEK). Am J Ophthalmol. 2012 Jun;153(6):1082-1090.e2. Epub 2012 Mar 6.
Rudolph M, Laaser K, Bachmann BO, Cursiefen C, Epstein D, Kruse FE. Corneal higher-order aberrations after Descemet's membrane endothelial keratoplasty (DMEK). Ophthalmology. 2012 Mar;119(3):528-35. Epub 2011 Dec 22
Reimer A, Langenbucher A, Cursiefen C. [Long-Term Outcome after Penetrating Keratoplasty for Bullous Keratopathy - Influence of Preoperative Visual Acuity on Final Outcome.] Klin Monbl Augenheilkd. 2011 (im Druck)
Cursiefen C, Heindl LM. [Perspectives of deep anterior lamellar keratoplasty DALK]. Ophthalmologe. 2011 108(9):833-9.
Braun JM, Hofmann-Rummelt C, Schlötzer-Schrehardt U, Kruse FE, Cursiefen C. Histopathological changes after deep anterior lamellar keratoplasty DALK using the 'big-bubble technique' Acta Ophthalmol. 2011 Aug 11. doi: 10.1111/j.1755-3768.2011.02217.x. [Epub ahead of print]
Heindl LM, Riss S, Laaser K, Bachmann BO, Kruse FE, Cursiefen C. Split cornea transplantation for 2 recipients - review of the first 100 consecutive patients. Am J Ophthalmol. 2011 Oct;152(4):523-532
Jacobi C, Zhivov A, Korbmacher J, Falke K, Guthoff R, Schlötzer-Schrehardt U, Cursiefen C, Kruse FE. Evidence of endothelial cell migration after descemet membrane endothelial keratoplasty DMEK. Am J Ophthalmol. 2011 Oct;152(4):537-542.
Schlötzer-Schrehardt U, Bachmann BO, Laaser K, Cursiefen C, Kruse FE. Characterization of the cleavage plane in Descemet's membrane endothelial keratoplasty DMEK. Ophthalmology. 2011 Oct;118(10):1950-7
Heindl LM, Schlötzer-Schrehardt U, Cursiefen C, Bachmann BO, Hofmann-Rummelt C, Kruse FE. Myofibroblast metaplasia after descemet membrane endothelial keratoplasty DMEK. Am J Ophthalmol. 2011 Jun;151(6):1019-1023
Kopsachilis N, Tsinopoulos I, Tourtas T, Kruse FE, Cursiefen C. Spontaneous resolution of corneal decompensation after big-bubble deep anterior lamellar keratoplasty DALK with intraoperative Descemet's membrane perforation. Clin Experiment Ophthalmol. 2011 May-Jun;39(4):372-5
Laaser K, Bachmann BO, Horn FK, Schlötzer-Schrehardt U, Cursiefen C, Kruse FE. Donor tissue culture conditions and outcome after descemet membrane endothelial keratoplasty DMEK. Am J Ophthalmol. 2011 Jun;151(6):1007-1018
Calabrese S, Wenkel H, Rummelt C, Kruse F, Cursiefen C. [Histopathology of retrocorneal membranes after keratoplasty]. Klin Monbl Augenheilkd. 2010 Oct;227(10):815-8
Heindl LM, Riss S, Bachmann BO, Laaser K, Kruse FE, Cursiefen C. Split cornea transplantation for 2 recipients: combining DMEK and DALK as a new strategy to reduce corneal tissue cost and shortage. Ophthalmology. 2011 Feb;118(2):294-301
Bachmann B, Taylor RS, Cursiefen C. Corneal neovascularization as a risk factor for graft failure and rejection after keratoplasty: an evidence-based meta-analysis. Ophthalmology. 2010 Jul;117(7):1300-5
Cursiefen C, Kruse FE. [DMEK: Descemet membrane endothelial keratoplasty]. Ophthalmologe. 2010 Apr;107(4):370-6
Heindl LM, Kruse FE, Cursiefen C. [Complications after posterior lamellar keratoplasty (DSAEK): prevention, detection and treatment]. Klin Monbl Augenheilkd. 2010 Jun;227(6):478-82
Bachmann BO, Laaser K, Cursiefen C, Kruse FE. A method to confirm correct orientation of descemet membrane during descemet membrane endothelial keratoplasty DMEK. Am J Ophthalmol. 2010 Jun;149(6):922-925
Preclik A, Langenbucher A, Seitz B, Cursiefen C. [Long-term outcome after penetrating keratoplasty for keratoconus--impact of preoperative corneal curvature and best corrected visual acuity on the functional results]. Klin Monbl Augenheilkd. 2010 Mar;227(3):199-207
Cursiefen C, Kruse FE; Erlanger DSAEK Gruppe. [Descemet's stripping automated endothelial keratoplasty (DSAEK)]. Ophthalmologe. 2009 Oct;106(10):939-52
Heindl LM, Cursiefen C. [Retained Descemet's membrane after penetrating keratoplasty for macular corneal dystrophy]. Ophthalmologe. 2010 Jan;107(1):55-9
Dietrich T, Bock F, Yuen D, Hos D, Bachmann BO, Zahn G, Wiegand S, Chen L, Cursiefen C. Cutting edge: lymphatic vessels, not blood vessels, primarily mediate immune rejections after transplantation. J Immunol. 2010 Jan 15;184(2):535-9
Bachmann BO, Luetjen-Drecoll E, Bock F, Wiegand SJ, Hos D, Dana R, Kruse FE, Cursiefen C. Transient postoperative vascular endothelial growth factor (VEGF)-neutralisation improves graft survival in corneas with partly regressed inflammatory neovascularisation. Br J Ophthalmol 2009;93:1075-80
Pogorelov P, Cursiefen C, Bachmann BO, Kruse FE. Changes in donor corneal lenticule thickness after Descemet's stripping automated endothelial keratoplasty (DSAEK) with organ-cultured corneas. Br J Ophthalmol 2009;93:825-9
Bachmann BO, Pogorelov P, Kruse FE, Cursiefen C. [Patient satisfaction after posterior lamellar keratoplasty (DSAEK)] Klin Monatsbl Augenheilkd 2008;225:577-81
Heindl LM, Hofmann-Rummelt C, Schlötzer-Schrehardt U, Kruse FE, Cursiefen C. Histologic analysis of descemet’s stripping in posterior lamellar keratoplasty (DSAEK). Arch Ophthalmol 2008;126:461-4
Bachmann B, Bock F, Wiegand S, Maruyama K, Dana R, Kruse FE, Luetjen-Drecoll E, Cursiefen C. Promotion of graft survival by vascular endothelial growth factor a neutralization after high-risk corneal transplantation. Arch Ophthalmol 2008;126:71-7
Förster CG, Langenbucher A, Cursiefen C, Kruse FE, Seitz B. Delayed epithelial healing after keratoplasty for lattice corneal dystrophy. Cornea 2007;26:1182-3
Nguyen NX, Pham HN, Langenbucher A, Cursiefen C, Seitz B. Impact of short-term versus longterm topical steroid treatment on 'idiopathic' endothelial cell loss after normal-risk penetrating keratoplasty. Acta Ophthalmol Scand 2007;85:209-212
Nguyen NX, Seitz B, Martus P, Langenbucher A, Cursiefen C. Long-term topical steroid treatment improves graft survival following normal-risk penetrating keratoplasty. Am J Ophthalmol 2007;144:318-9
Chen L, Hamrah P, Cursiefen C, Zhang Q, Pytowski B, Streilein JW, Dana MR. Vascular endothelial growth factor receptor-3 mediates induction of corneal alloimmunity. Ocul Immunol Inflamm 2007;15:275-8
Vinh L, Nguyen N, Martus P, Seitz B, Kruse FE, Cursiefen C. Surgery-related factors influencing corneal neovascularization after low-risk keratoplasty. Am J Ophthalmol 2006;141:260-266
Nguyen NX, Horn FK, Seitz B, Cursiefen C, Kuchle M. Frequency-doubling peri¬me¬try in patients following penetrating keratoplasty. Cornea 2004;23:433-43
Nguyen NX, Seitz B, Langenbucher A, Wenkel H, Cursiefen C. [Clinical aspects and treatment of immunological endothelial graft rejection following penetrating normal-risk keratoplasty]. Klin Monatsbl Augenheilkd 2004;221:467-72
Küchle M, Cursiefen C, Nguyen NX, Langenbucher A, Seitz B, Wenkel H, Martus P, Naumann GOH. Risk factors for corneal allograft rejection: intermediate results of a prospective normal-risk keratoplasty study. Graefe’s Arch Clin Exp Ophthalmol 2002;240:580-584
Cursiefen C, Martus P, Nguyen NX, Langenbucher A, Seitz B, Küchle M. Corneal neovascularization after nonmechanical versus mechanical corneal trephination for non-high-risk keratoplasty. Cornea 2002;21:648-652
Nguyen N, Horn F, Seitz B, Cursiefen C, Martus P, Langenbucher A, Küchle M. Temporal contrast sensitivity using full-field flicker test in patients after penetrating keratoplasty. Graefe's Arch Clin Exp Ophthalmol 2002;240:443-447
Cursiefen C, Wenkel H, Langenbucher A, Martus P, Seitz B, Küchle M. Standardisiertes Beurteilungsschema zur semiquantitativen Analyse der kornealen Neovaskularisation mittels projizierter Hornhautphotographien: Pilotstudie zur Analyse der kornealen Neovaskularisation nach Nicht-Hochrisiko-Keratoplastik vor anschließender Immunreaktion. Klin Monatsbl Augenheilkd 2001;218:484-491
Nguyen NX, Langenbucher A, Seitz B, Graupner M, Cursiefen C, Kuchle M, Naumann GOH. Blood-aqueous barrier breakdown after penetrating keratoplasty with simultaneous extracapsular cataract extraction and posterior chamber lens implantation. Graefe’s Arch Clin Exp Ophthalmol 2001;239:114-117
Cursiefen C, Wenkel H, Martus P, Langenbucher A, Seitz B, Nguyen N, Küchle M, Naumann GOH. Peripheral corneal neovascularization after non-high risk-keratoplasty: influence of short- versus longtime topical steroids. Graefe’s Arch Clin Exp Ophthalmol 2001;239: 514-521
Nguyen N, Langenbucher A, Cursiefen C, Seitz B, Wenkel H. Küchle M. Entwicklung von Visus und intraokularem Druck bei endothelialer Immunreaktion nach perforierender Keratoplastik. Klin Monatsbl Augenheilkd 2001;218:492-497
Seitz B, Langenbucher A, Diamantis A, Cursiefen C, Küchle M, Naumann GOH. Immunreaktionen nach perforierender Keratoplastik – Eine prospektive randomisierte Verleichsstudie zwischen Excimerlaser und Motortrepanation. Klin Monatsbl Augenheilkd 2001;218:710-719
Cursiefen C, Kruse FE. Posteriore lamelläre Keratoplastik (DSAEK). Ophthalmologe 2008;105:183-9
Cursiefen C, Kruse FE. [Descemet's stripping automated endothelial keratoplasty (DSAEK).] Ophthalmologe. 2009;106(10):939-52
Cursiefen C, Küchle M, Naumann GOH. Changing indications for penetrating keratoplasty: Histopathology of 1250 corneal buttons. Cornea 1998;17:468-70
Cursiefen C. Immune privilege and angiogenic privilege in the cornea. In: Niederkorn J, Kaplan HJ (eds.). Immune response and the eye. Chemical Immunology and Allergy, 2007;92:50-57
Händel A, Lüke JN, Siebelmann S, Franklin J, Roters S, Matthaei M, Bachmann BO, Cursiefen C, Hos D. Outcomes of deep anterior lamellar keratoplasty and penetrating keratoplasty in keratoconic eyes with and without previous hydrops. Graefes Arch Clin Exp Ophthalmol. 2022 Sep;260(9):2913-2923.
Schrittenlocher S, Matthaei M, Bachmann B, Cursiefen C. The Cologne-Mecklenburg-Vorpommern DMEK Donor Study (COMEDOS) - design and review of the influence of donor characteristics on Descemet membrane endothelial keratoplasty (DMEK) outcome. Graefes Arch Clin Exp Ophthalmol. 2022 Aug;260(8):2417-2426.
Gehlsen U, Faust C, Blecha C, Dietrich-Ntoukas T, Eberwein P, Issleib S, Meyer-Ter-Vehn T, Braun R, Westekemper H, Steven P. Outcomes and complications of cataract surgery in patients with chronic ocular graft-versus-host-disease-a multicenter, retrospective analysis. Graefes Arch Clin Exp Ophthalmol. 2022 Aug;260(8):2613-2622.
Gehlsen U, Stern ME, Franklin J, Tahmaz V, Hallek M, Holtick U, Scheid C, Steven P. Desiccating-stress significantly increases the risk for chronic ocular Graft-versus-Host-Disease Short Titel: Desiccating-stress increases risk of ocular GVHD. Transplant Cell Ther. 2022 Jul 31:S2666-6367(22)01514-7.
Wiedemann J, Cursiefen C. Bandkeratopathie bei ektoper Vitamin-D-Produktion bei Sarkoidose [Band keratopathy in ectopic vitamin D production in sarcoidosis]. Ophthalmologie. 2022 Jul 19.
Mestanoglu M, Händel A, Cursiefen C, Hos D. Three-year follow-up of high-risk keratoplasty following fine-needle diathermy of corneal neovascularization combined with bevacizumab. Graefes Arch Clin Exp Ophthalmol. 2022 Jul;260(7):2383-2385.
Rokohl AC, Heindl LM, Cursiefen C, Roters S. Phosphatausfällungen am Hornhautendothel nach „Descemet membrane endothelial keratoplasty“? [Phosphate precipitation on the corneal endothelium after Descemet membrane endothelial keratoplasty?]. Ophthalmologie. 2022 Jun;119(6):549.
Schaub F, Mele B, Gass P, Ader M, Helbig H, Lagrèze WA, Schlötzer-Schrehardt U, Ueffing M, Cursiefen C; das DOG Forschungslandkartenteam. Wissenschaftliche Leistungen augenheilkundlicher Forschungseinrichtungen in Deutschland 2018 bis 2020 : Studien, Publikationen, Drittmittelförderungen und mehr– Die Forschungslandkarte der Deutschen Ophthalmologischen Gesellschaft (DOG) [Scientific performance of ophthalmological research institutions in Germany 2018-2020 : Studies, publications, third-party funding and more-The research map of the German Ophthalmological Society (DOG)]. Ophthalmologie. 2022 Jun;119(6):582-590.
Schaub F, Bachmann BO, Cursiefen C. Silicone oil endotamponade in eyes with Boston Keratoprosthesis Type 1. Acta Ophthalmol. 2022 Jun;100(4):e1041-e1042.
Zhang W, Schönberg A, Bock F, Cursiefen C. Posttransplant VEGFR1R2 Trap Eye Drops Inhibit Corneal (Lymph)angiogenesis and Improve Corneal Allograft Survival in Eyes at High Risk of Rejection. Transl Vis Sci Technol. 2022 May 2;11(5):6.
Schlereth SL, Gietzelt C, Zwingelberg S, Matthaei M, Bachmann B, Cursiefen C. Chirurgische Therapieoptionen bei kongenitalen/kindlichen Hornhauttrübungen und Vorderabschnittsdysgenesien [Surgical treatment options for congenital/infantile corneal opacities and anterior segment dysgenesis]. Ophthalmologe. 2022 May;119(5):453-461.
Matthaei M, Zwingelberg S, Siebelmann S, Howaldt A, Mestanoglu M, Schlereth SL, Giezelt C, Dötsch J, Fricke J, Neugebauer A, Lappas A, Dietlein T, Roters S, Bachmann BO, Cursiefen C. Diagnostik, Klinik und Genetik kongenitaler Hornhauttrübungen [Diagnostics, clinical aspects and genetics of congenital corneal opacities]. Ophthalmologe. 2022 May;119(5):443-452.
Schrittenlocher S, Grass C, Dietlein T, Lappas A, Matthaei M, Cursiefen C, Bachmann B. Graft survival of Descemet membrane endothelial keratoplasty (DMEK) in corneal endothelial decompensation after glaucoma surgery. Graefes Arch Clin Exp Ophthalmol. 2022 May;260(5):1573-1582.
Hayashi T, Iliasian RM, Matthaei M, Schrittenlocher S, Masumoto H, Tanabe M, Tabuchi H, Siggel R, Bachmann B, Cursiefen C, Siebelmann S. Transferability of an Artificial Intelligence Algorithm Predicting Rebubblings After Descemet Membrane Endothelial Keratoplasty. Cornea. 2022 Apr 22.
Händel A, Siebelmann S, Lüke JN, Matthaei M, Cursiefen C, Bachmann B. Influence of Body Position on Intraocular Pressure After Descemet Membrane Endothelial Keratoplasty: A Prospective Randomized Trial. Cornea. 2022 Mar 4.
Hayashi T, Siebelmann S. Rescue Technique to Solve Postoperative Refractory Double Anterior Chamber in Deep Anterior Lamellar Keratoplasty. Cornea. 2022 Mar 1;41(3):374-378.
Hribek A, Mestanoglu M, Clahsen T, Reinking N, Frentzen F, Howaldt A, Siebelmann S, Bachmann BO, Cursiefen C, Matthaei M. Scheimpflug Backscatter Imaging of the Fibrillar Layer in Fuchs Endothelial Corneal Dystrophy. Am J Ophthalmol. 2022 Mar;235:63-70.
Zwingelberg SB, Büscher F, Schrittenlocher S, Rokohl AC, Loreck N, Wawer-Matos P, Fassin A, Schaub F, Roters S, Matthaei M, Heindl LM, Bachmann BO, Cursiefen C. Long-Term Outcome of Descemet Membrane Endothelial Keratoplasty in Eyes With Fuchs Endothelial Corneal Dystrophy Versus Pseudophakic Bullous Keratopathy. Cornea. 2022 Mar 1;41(3):304-309.
Volatier T, Schumacher B, Cursiefen C, Notara M. UV Protection in the Cornea: Failure and Rescue. Biology (Basel). 2022 Feb 10;11(2):278.
Schaub F, Mestanoglu M, Cursiefen C, Hos D. Impact of early intensified postoperative corticosteroids on immune reaction rates after Descemet membrane endothelial keratoplasty (DMEK). Graefes Arch Clin Exp Ophthalmol. 2022 Feb;260(2):693-695.
Tran BN, Maass M, Musial G, Stern ME, Gehlsen U, Steven P. Topical application of cannabinoid-ligands ameliorates experimental dry-eye disease. Ocul Surf. 2022 Jan;23:131-139.